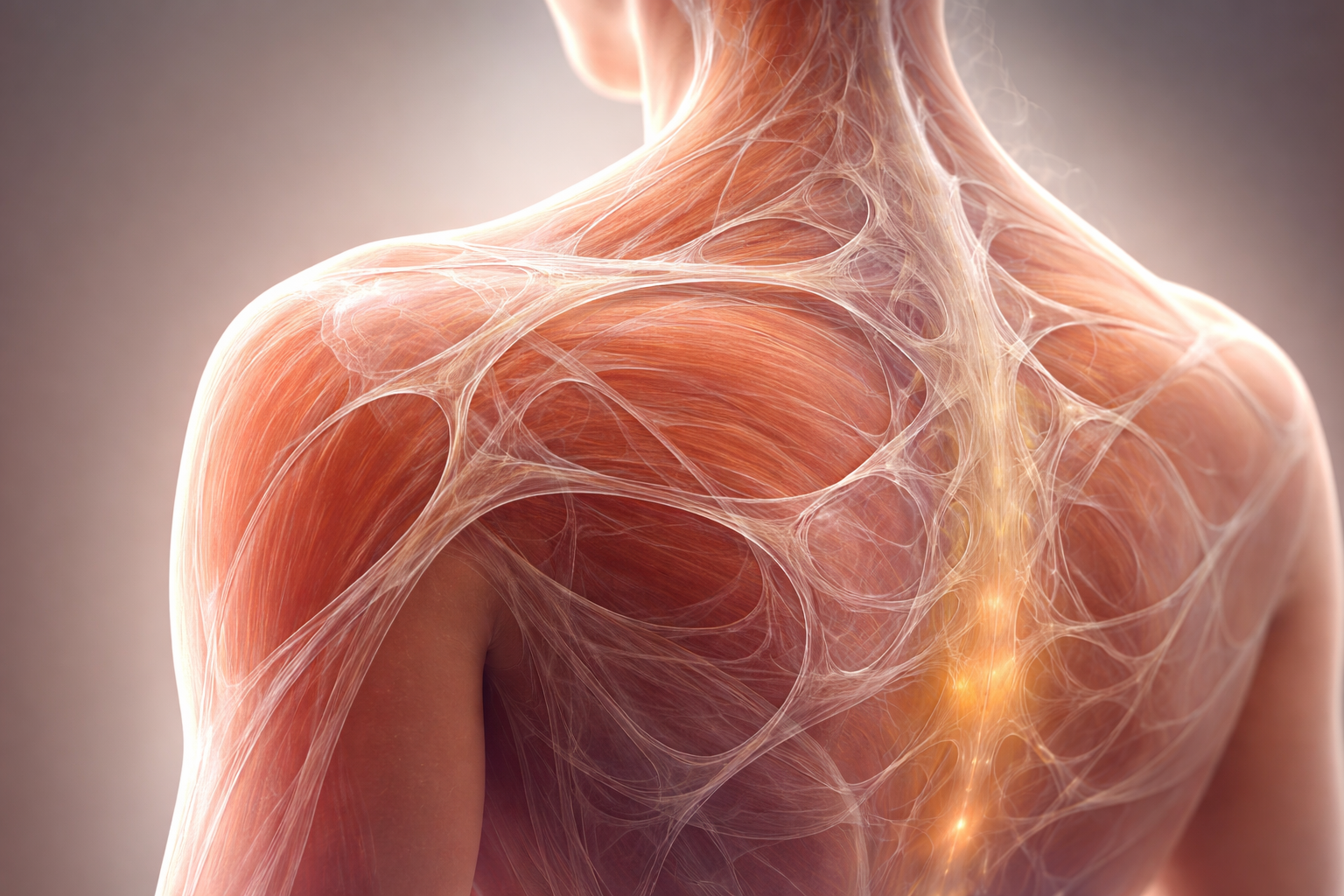
Les Fascias : comprendre leur rôle dans la douleur et la mobilité
Les fascias sont longtemps restés "invisibles" dans l'imaginaire collectif, alors qu'ils constituent un tissu majeur du corps humain. Comprendre les fascias permet d'expliquer pourquoi certaines douleurs persistent, pourquoi le corps compense, et pourquoi une approche manuelle bien conduite peut améliorer la mobilité et le confort.
Qu'est-ce que le fascia ?
Le fascia est un tissu conjonctif vivant, fin mais extrêmement résistant, formant un réseau continu dans l'ensemble du corps. Il ne s'agit pas d'une simple membrane isolée, mais d'une matrice tridimensionnelle interconnectée : un maillage volumique organisé en trois dimensions (longueur, largeur et profondeur) qui enveloppe, relie et pénètre toutes les structures corporelles. Il entoure notamment : les muscles, les os, les organes, les nerfs, les vaisseaux, les glandes, les articulations.
Le fascia participe à la cohésion structurelle et à l'organisation mécanique du corps humain. Le terme « fascia » désigne des feuillets ou nappes de tissu conjonctif organisés, capables de transmettre les contraintes mécaniques et de permettre le glissement des structures entre elles.
Ces fascias sont reliés à d'autres tissus conjonctifs (capsules articulaires, ligaments, aponévroses, endomysium, périmysium…), formant un réseau continu appelé aujourd'hui : le continuum fascial ou système fascial.
Quelles structures participent à ce continuum ?
Plusieurs structures anatomiques appartiennent à cette continuité conjonctive et participent à la transmission des forces au sein du corps :
🔹 Les aponévroses
Les aponévroses sont de larges nappes plates de tissu conjonctif dense. On les retrouve notamment :
-
au niveau de la voûte plantaire
-
de l'abdomen
-
du dos
-
du cuir chevelu
Elles permettent la répartition des tensions entre différents groupes musculaires et participent à la coordination mécanique globale.
🔹 Les septa intermusculaires
Les septa intermusculaires sont des cloisons fibreuses profondes. Ce sont des bandes épaisses de tissu conjonctif (fascia profond) qui :
-
séparent les groupes musculaires
-
créent des compartiments dans les membres
-
relient les muscles à l'os
En réalité, ce ne sont pas de simples séparations : ce sont des structures de soutien et de tension.
🔹 Les ligaments
Les ligaments relient les os entre eux et stabilisent les articulations. Constitués de tissu conjonctif dense riche en collagène, ils s'inscrivent dans la continuité mécanique du réseau fascial.
🔹 Les tendons
Les tendons relient les muscles aux os. Ils assurent la transmission de la force musculaire au squelette. Leur structure en fibres de collagène hautement organisées les rapproche mécaniquement des fascias profonds.
🔹 Les capsules articulaires
Les capsules entourent les articulations mobiles. Elles assurent la stabilité, contiennent le liquide synovial et sont richement innervées, participant ainsi à la perception mécanique et à la régulation du mouvement.
🔹 Le tissu conjonctif interne du muscle
À l'intérieur même du muscle, on retrouve :
-
l'endomysium → autour de chaque fibre musculaire
-
le périmysium → autour de chaque faisceau
-
l'épimysium → autour du muscle entier
Ces couches assurent la cohésion interne du muscle et participent à la transmission fine des forces.
🔹 Le périoste
Le périoste est la membrane externe de l'os (hors surfaces articulaires). Il nourrit l'os, sert de zone d'ancrage aux tendons et ligaments, et joue un rôle important dans la perception de la douleur.
Il n'existe pas de frontière anatomique nette entre « fascia » et « autres tissus conjonctifs ». Il existe une continuité structurelle et fonctionnelle. Le corps humain n'est pas constitué d'éléments isolés fonctionnant indépendamment. Il fonctionne comme un réseau biomécanique intégré, où chaque structure influence les autres par continuité tissulaire.
Ainsi, lorsqu'une zone :
-
se rigidifie
-
cicatrise
-
s'épaissit
-
perd en mobilité
-
subit une inflammation
les contraintes mécaniques peuvent se redistribuer ailleurs dans le réseau. Il ne s'agit pas d'un phénomène «énergétique» ou symbolique. Il s'agit d'une conséquence mécanique directe de la continuité tissulaire. Comprendre cette continuité permet d'aborder le corps de manière globale, plutôt que segmentée.
Cela explique notamment pourquoi :
-
une douleur peut persister en l'absence de lésion visible à l'imagerie
-
une zone douloureuse n'est pas toujours la zone d'origine du déséquilibre
-
une modification de mobilité dans une région peut influencer une autre
Cette compréhension du continuum fascial est fondamentale dans l'approche manuelle moderne, notamment en Madérothérapie fonctionnelle.
De quoi sont composés les fascias ?
Les fascias sont constitués de :
🔹 Fibres de collagène
Elles assurent la résistance mécanique et la capacité du tissu à supporter les contraintes de traction. Le collagène de type I est majoritaire dans les fascias profonds.
🔹 Fibres d'élastine
Elles confèrent au fascia sa capacité d'adaptation et de retour élastique après étirement.
🔹 Substance fondamentale
Il s'agit d'un milieu riche en eau, en glycosaminoglycanes (dont l'acide hyaluronique) et en protéoglycanes. Cette matrice hydratée permet :
- le glissement entre les plans tissulaires
- la diffusion des nutriments
- l'amortissement des contraintes
Une altération de cette hydratation peut modifier la viscosité du tissu et perturber sa mobilité.
🔹 Fibroblastes et myofibroblastes
Les fibroblastes sont des cellules actives capables de produire du collagène et de remodeler la matrice extracellulaire.
Les myofibroblastes, quant à eux, peuvent générer une tension contractile locale, contribuant à la rigidification du tissu en cas d'inflammation ou de cicatrisation.
🔹 Récepteurs sensoriels et terminaisons nerveuses
Le fascia est richement innervé. On y retrouve :
- des mécanorécepteurs (sensibles à la pression et à l'étirement)
- des nocicepteurs (récepteurs de la douleur)
- des récepteurs impliqués dans la proprioception
Le fascia n'est pas un tissu passif. Il participe activement à :
- la perception corporelle
- la régulation de la posture
- la transmission des forces
- la modulation sensorielle
Cette richesse en récepteurs nerveux explique qu'une douleur puisse exister même en l'absence de lésion visible à l'imagerie.
La souffrance peut venir d'une modification de la qualité tissulaire (densification, perte de glissement, inflammation locale) plutôt que d'une rupture ou déchirure musculaire.
Où se trouvent les fascias ?
Le système fascial s'organise en plusieurs plans anatomiques interconnectés. On distingue trois grands niveaux, en continuité les uns avec les autres :
Le fascia superficiel
Le fascia superficiel correspond à la couche située juste sous la peau, appelée hypoderme (ou tissu sous-cutané). Il se trouve entre le derme et le fascia profond qui recouvre les muscles. C'est un tissu organisé, composé :
-
de lobules graisseux
-
d'un réseau de fibres conjonctives
-
de vaisseaux sanguins
-
de vaisseaux lymphatiques
-
de nerfs cutanés
Les fibres conjonctives forment un maillage souple qui compartimente la graisse et relie la peau aux structures plus profondes. Ce maillage permet aux tissus de rester structurés tout en conservant leur mobilité.
Le fascia superficiel permet :
• à la peau de glisser sur les muscles
• aux tissus sous-cutanés de rester mobiles
• d'amortir et répartir les contraintes superficielles
• de participer à la thermorégulation
• de contribuer à la perception sensorielle
Il constitue l'interface entre la peau et les structures profondes.
En cas d'immobilité, de congestion, d'inflammation locale ou de contraintes répétées, cette couche peut devenir moins mobile.
Cela peut se traduire par :
• une diminution du glissement cutané
• une sensation de tissu plus dense
• des phénomènes d'œdème ou de rétention
• des modifications de texture sous-cutanés
Le fascia profond
Le fascia profond est un tissu conjonctif dense et organisé qui entoure, sépare et relie les structures musculo-squelettiques. Il enveloppe notamment :
• les muscles
• les groupes musculaires (compartiments)
• les tendons
• les ligaments
• les capsules articulaires
Il forme de véritables compartiments anatomiques et constitue un élément essentiel de l'architecture mécanique du corps.
Ses différents rôles :
• transmettre les forces produites par les muscles
• répartir les contraintes entre les différentes régions
• contribuer à la stabilité dynamique des articulations
• participer à l'organisation posturale
• guider et coordonner le mouvement
Contrairement au fascia superficiel, il est plus dense, plus résistant et plus structuré. Sa qualité influence directement la mobilité et la fluidité des mouvements. Une altération de son glissement ou une densification locale (liée à l'immobilité, à la surcharge, à une cicatrice ou à une inflammation) peut être associée à :
• des raideurs persistantes
• des douleurs liées au mouvement ou à la posture
• une perte d'amplitude
• une sensation de tension profonde et chronique
Il arrive que l'imagerie ne montre rien d'anormal, alors que la douleur persiste. Certaines modifications du fonctionnement des tissus ne sont pas toujours visibles sur les examens standards.
Le fascia viscéral
Le fascia viscéral entoure les organes internes (thoraciques, abdominaux, pelviens) et les relie aux structures environnantes. Il assure :
• le maintien anatomique des organes
• leur mobilité physiologique
• leur adaptation aux mouvements respiratoires et posturaux
Les organes ne sont pas fixés de manière rigide. Ils possèdent une mobilité propre, nécessaire à leur fonctionnement. Certaines tensions viscérales peuvent influencer la mécanique corporelle via les chaînes myofasciales. Ces interactions sont complexes, multifactorielles et encore explorées par la recherche contemporaine.
Ces trois niveaux forment un réseau continu permettant :
• la transmission des contraintes
• l'adaptation aux mouvements
• la régulation des tensions
• l'intégration sensorielle
Ainsi, une restriction dans un plan peut modifier la dynamique d'un autre.
Exemples possibles :
- tension plantaire influençant la chaîne postérieure
- cicatrice abdominale modifiant la mobilité du tronc
- stress chronique influençant la respiration et les cervicales
La douleur peut parfois se manifester à distance de la zone initiale de restriction.
Pourquoi le fascia peut-il devenir douloureux ?
Le fascia est un tissu capable de s'adapter aux contraintes. Mais lorsque ces contraintes sont trop intenses, trop répétées ou trop prolongées, son fonctionnement peut se modifier. Il peut être perturbé par :
• une immobilité prolongée
• des gestes ou charges répétés
• une inflammation locale
• une cicatrice (chirurgicale ou traumatique)
• un stress prolongé qui maintient une tension excessive
Lorsque ces facteurs persistent, le fascia peut perdre en mobilité, devenir plus dense ou plus sensible, et ainsi participer à l'apparition ou au maintien d'une douleur.
1️⃣ Altération du glissement tissulaire
Le fascia contient une matrice riche en eau et en acide hyaluronique. Cette matrice permet aux différentes couches de tissus de glisser les unes sur les autres. En cas d'inflammation, d'immobilité ou de microtraumatismes répétés :
-
la matrice peut devenir plus visqueuse
-
le glissement diminue
-
les tissus deviennent moins mobiles
Cela peut se traduire par :
• une sensation de raideur
• une perte d'amplitude
• une augmentation des contraintes locales
2️⃣ Rigidification progressive (fibrose)
Lorsque le fascia est soumis à une contrainte répétée ou prolongée (immobilité, surcharge, inflammation), ses cellules peuvent produire davantage de collagène. Le tissu devient alors progressivement :
• plus compact
• moins souple
• moins capable de s'adapter aux mouvements
Concrètement, cela signifie que la zone concernée :
-
absorbe moins bien les contraintes
-
transmet les tensions de manière moins homogène
-
peut devenir plus sensible à la pression ou à l'étirement
Cette modification locale peut favoriser une sensation de raideur et contribuer à l'entretien d'une douleur.
3️⃣ Sensibilisation neuro-mécanique
Le fascia est richement innervé. Il contient des récepteurs sensibles à la pression, à l'étirement et à la douleur. Lorsque le tissu reste soumis à une tension prolongée, une inflammation ou une contrainte répétée, ces récepteurs peuvent devenir plus sensibles. On parle alors de sensibilisation périphérique. Concrètement, cela peut se traduire par :
• une douleur provoquée par une pression modérée
• un inconfort lors de mouvements habituels
• une persistance de la douleur même après la résolution de la contrainte initiale
Dans ce cas, le tissu n'est pas forcément lésé, mais il devient plus réactif aux stimulations.
Une zone douloureuse entraîne souvent une modification du mouvement ou de la posture pour éviter la gêne. Cette adaptation peut :
• augmenter la tension musculaire autour de la zone
• modifier la répartition des charges
• maintenir certaines structures sous contrainte
Avec le temps, un cercle s'installe entre tension locale, modification du mouvement et maintien de la douleur.
Douleurs chroniques et fascia
Le fascia est un tissu richement innervé et mécaniquement actif. Il peut être une source directe de douleur lorsqu'il est soumis à des contraintes répétées, une perte de mobilité, une inflammation locale ou une surcharge prolongée. On sait aujourd'hui que le fascia peut jouer un rôle dans :
• certaines céphalées liées aux tensions cervicales
• des lombalgies chroniques non spécifiques
• des douleurs myofasciales
• des raideurs persistantes avec imagerie normale
Dans ces situations, la douleur ne provient pas toujours d'une structure "abîmée", mais parfois d'un tissu devenu moins mobile, plus dense ou plus sensible.
Cependant, la douleur chronique ne dépend jamais d'un seul facteur. Elle implique généralement des interactions entre tissus, système nerveux, inflammation, charge mécanique et facteurs généraux de santé.
Concernant la fibromyalgie, certaines hypothèses suggèrent une interaction complexe entre tissu fascial, système nerveux périphérique et mécanismes de sensibilisation centrale. Ces phénomènes restent multifactoriels. La fibromyalgie ne peut être réduite à une seule origine tissulaire.
Madérothérapie et fascia
La Madérothérapie repose sur une stimulation mécanique ciblée des tissus mous, en particulier des structures fasciales superficielles et profondes. L'objectif n'est pas de "casser" ou de forcer un tissu, mais de proposer une stimulation adaptée qui respecte la qualité tissulaire et le contexte individuel. Lorsqu'elle est pratiquée de manière progressive et précise, elle peut contribuer à :
• améliorer le glissement entre les plans tissulaires
• favoriser une meilleure mobilité des tissus
• soutenir la microcirculation locale et soulager l'inflammation
• réduire certaines tensions mécaniques persistantes
• accompagner certaines douleurs d'origine fonctionnelle
Elle ne remplace en aucun cas une prise en charge médicale lorsque celle-ci est nécessaire, mais peut s'inscrire dans une démarche complémentaire, globale et individualisée.
Dans certains contextes de douleurs persistantes, considérer le rôle du système fascial permet d'aborder le corps non seulement sous l'angle de la structure (os, articulation), mais aussi sous celui de la fonction et du mouvement.
Fasciae: Understanding Their Role in Pain and Mobility
Fasciae have long remained "invisible" in the collective imagination, even though they constitute a major tissue of the human body. Understanding fasciae helps explain why certain pains persist, why the body compensates, and why a well-conducted manual approach can improve mobility and comfort.
What is fascia?
Fascia is a living connective tissue, thin yet extremely resistant, forming a continuous network throughout the body. It is not a simple isolated membrane, but an interconnected three-dimensional matrix: a volumetric mesh organized in three dimensions (length, width, and depth) that envelops, connects, and penetrates all bodily structures. It surrounds, in particular, the muscles, bones, organs, nerves, vessels, glands, and joints.
Fascia contributes to the structural cohesion and mechanical organization of the human body. The term "fascia" refers to organized sheets or layers of connective tissue capable of transmitting mechanical forces and allowing structures to glide relative to one another.
However, these fasciae are intimately connected to other connective tissues (joint capsules, ligaments, aponeuroses, endomysium, perimysium, etc.), forming a continuous network now referred to as the fascial continuum or fascial system.
Which structures are part of this continuum?
Several anatomical structures belong to this connective continuity and participate in force transmission within the body:
🔹 Aponeuroses
Aponeuroses are broad, flat sheets of dense connective tissue. They are found notably in:
the plantar arch
the abdomen
the back
the scalp
They help distribute tension between different muscle groups and contribute to overall mechanical coordination.
🔹 Intermuscular septa
Intermuscular septa are deep fibrous partitions. These thick bands of connective tissue (deep fascia) separate muscle groups, create compartments in the limbs, and connect muscles to bone. They are not merely separators, but structures of support and tension.
🔹 Ligaments
Ligaments connect bones to one another and stabilize joints. Made of dense connective tissue rich in collagen, they are part of the mechanical continuity of the fascial network.
🔹 Tendons
Tendons connect muscles to bones. They transmit muscular force to the skeleton. Their highly organized collagen fiber structure makes them mechanically comparable to deep fascia.
🔹 Joint capsules
Joint capsules surround movable joints. They provide stability, contain synovial fluid, and are richly innervated, contributing to mechanical perception and movement regulation.
🔹 Intramuscular connective tissue
Within the muscle itself, we find:
the endomysium → around each muscle fiber
the perimysium → around each fascicle
the epimysium → around the entire muscle
These layers ensure internal cohesion of the muscle and participate in fine force transmission.
🔹 Periosteum
The periosteum is the outer membrane of bone (excluding articular surfaces). It nourishes the bone, serves as an anchoring site for tendons and ligaments, and plays an important role in pain perception.
The term continuum is used because these different connective structures:
respond to similar mechanical stimuli
share comparable biomechanical properties
transmit forces from one region to another
are structurally interconnected
There is no clear anatomical boundary between "fascia" and "other connective tissues." There is structural and functional continuity. The human body is not made of isolated elements functioning independently. It operates as an integrated biomechanical network in which each structure influences others through tissue continuity.
Thus, when an area becomes rigid, heals, thickens, loses mobility, or undergoes inflammation, mechanical forces may be redistributed elsewhere within the network. This is not an "energetic" or symbolic phenomenon, but a direct mechanical consequence of tissue continuity. Understanding this continuity allows the body to be approached globally rather than in a segmented way.
This helps explain why:
pain may persist despite the absence of visible lesions on imaging
the painful area is not always the origin of the imbalance
a mobility restriction in one region may influence another
This understanding of the fascial continuum is fundamental in modern manual approaches, including functional Maderotherapy.
What are fasciae made of?
Fasciae are composed of:
🔹 Collagen fibers
They provide mechanical resistance and allow the tissue to withstand tensile forces. Type I collagen is predominant in deep fascia.
🔹 Elastin fibers
They give fascia its ability to adapt and recoil after stretching.
🔹 Ground substance
This is a medium rich in water, glycosaminoglycans (including hyaluronic acid), and proteoglycans. This hydrated matrix allows:
gliding between tissue layers
diffusion of nutrients
shock absorption
Alterations in hydration may change tissue viscosity and impair mobility.
🔹 Fibroblasts and myofibroblasts
Fibroblasts are active cells capable of producing collagen and remodeling the extracellular matrix.
Myofibroblasts can generate local contractile tension, contributing to tissue stiffening in cases of inflammation or healing.
🔹 Sensory receptors and nerve endings
Fascia is richly innervated. It contains:
mechanoreceptors (sensitive to pressure and stretch)
nociceptors (pain receptors)
receptors involved in proprioception
Fascia is not a passive tissue. It actively participates in:
body perception
postural regulation
force transmission
sensory modulation
This abundance of nerve receptors explains how pain can exist even in the absence of visible muscle injury on imaging.
In some cases, discomfort may be related to changes in tissue quality (densification, loss of glide, local inflammation) rather than to a muscle tear or rupture.
Where are fasciae located?
The fascial system is organized into several interconnected anatomical planes. Three major levels are commonly distinguished, all continuous with one another:
Superficial fascia
Superficial fascia corresponds to the layer located just beneath the skin, known as the hypodermis (or subcutaneous tissue). It lies between the dermis and the deep fascia covering the muscles. It is an organized tissue composed of:
fat lobules
a network of connective fibers
blood vessels
lymphatic vessels
cutaneous nerves
The connective fibers form a flexible mesh that compartmentalizes the fat and connects the skin to deeper structures. This mesh allows tissues to remain structured while preserving mobility.
Superficial fascia allows:
the skin to glide over the muscles
subcutaneous tissues to remain mobile
shock absorption and distribution of superficial forces
participation in thermoregulation
contribution to sensory perception
It forms the interface between the skin and deeper structures.
In cases of immobility, congestion, local inflammation, or repeated mechanical stress, this layer may become less mobile.
This may result in:
reduced skin glide
a sensation of denser tissue
edema or fluid retention
changes in subcutaneous texture
In certain contexts, these modifications may contribute to superficial discomfort, local tension, or alterations in tissue quality, particularly in cellulite-related phenomena.
Deep fascia
Deep fascia is a dense, organized connective tissue that surrounds, separates, and connects musculoskeletal structures. It envelops:
muscles
muscle groups (compartments)
tendons
ligaments
joint capsules
It forms true anatomical compartments and constitutes an essential element of the body's mechanical architecture.
Its roles include:
transmitting forces produced by muscles
distributing constraints between regions
contributing to dynamic joint stability
supporting postural organization
guiding and coordinating movement
Unlike superficial fascia, it is denser, stronger, and more structured. Its quality directly influences mobility and fluidity of movement. Altered gliding or local densification (linked to immobility, overload, scar tissue, or inflammation) may be associated with:
persistent stiffness
pain related to movement or posture
reduced range of motion
a sensation of deep, chronic tension
Imaging may sometimes appear normal even when pain persists. Certain functional tissue changes are not always visible on standard examinations.
Visceral fascia
Visceral fascia surrounds the internal organs (thoracic, abdominal, pelvic) and connects them to surrounding structures. It ensures:
anatomical support of the organs
their physiological mobility
their adaptation to respiratory and postural movements
Organs are not rigidly fixed. They possess inherent mobility necessary for their function. Certain visceral tensions may influence body mechanics through myofascial connections. These interactions are complex, multifactorial, and still being explored in contemporary research.
These three levels form a continuous network that allows:
force transmission
adaptation to movement
regulation of tension
sensory integration
Thus, a restriction in one plane may influence the dynamics of another.
Possible examples:
plantar tension influencing the posterior chain
an abdominal scar modifying trunk mobility
chronic stress influencing breathing and cervical tension
Pain may sometimes manifest at a distance from the initial site of restriction.
Why can fascia become painful?
Fascia is a tissue capable of adapting to constraints. However, when constraints are too intense, repetitive, or prolonged, its function may change. It can be affected by:
prolonged immobility
repetitive movements or loads
local inflammation
a scar (surgical or traumatic)
prolonged stress maintaining excessive tension
When these factors persist, fascia may lose mobility, become denser, or become more sensitive, thereby contributing to the onset or persistence of pain.
1️⃣ Alteration of tissue glide
Fascia contains a matrix rich in water and hyaluronic acid that allows tissue layers to glide over one another. In cases of inflammation, immobility, or repeated microtrauma:
the matrix may become more viscous
glide decreases
tissues become less mobile
This may lead to:
a sensation of stiffness
reduced range of motion
increased local mechanical stress
2️⃣ Progressive stiffening (fibrosis)
When fascia is subjected to repeated or prolonged constraint (immobility, overload, inflammation), its cells may produce more collagen. The tissue then becomes progressively:
more compact
less flexible
less able to adapt to movement
Concretely, this means the affected area:
absorbs mechanical stress less effectively
transmits tension less evenly
may become more sensitive to pressure or stretch
This local change may promote stiffness and contribute to ongoing pain.
3️⃣ Neuro-mechanical sensitization
Fascia is richly innervated. It contains receptors sensitive to pressure, stretch, and pain. When the tissue remains under prolonged tension, inflammation, or repeated constraint, these receptors may become more sensitive — a phenomenon known as peripheral sensitization. Concretely, this may result in:
pain triggered by moderate pressure
discomfort during usual movements
persistence of pain even after the initial constraint has resolved
In this case, the tissue is not necessarily damaged but has become more reactive to stimulation.
A painful area often leads to altered movement or posture to avoid discomfort. This adaptation may:
increase muscle tension around the area
modify load distribution
maintain certain structures under stress
Over time, a cycle can develop between local tension, altered movement, and persistent pain.
Chronic pain and fascia
Fascia is a richly innervated and mechanically active tissue. It can be a direct source of pain when subjected to repeated constraints, loss of mobility, local inflammation, or prolonged overload. Current knowledge suggests that fascia may play a role in:
certain tension-related cervical headaches
chronic non-specific low back pain
myofascial pain
persistent stiffness with normal imaging
In these situations, pain does not always originate from a "damaged" structure, but sometimes from a tissue that has become less mobile, denser, or more sensitive.
However, chronic pain is never due to a single factor. It generally involves interactions between tissues, the nervous system, inflammation, mechanical load, and overall health factors.
Regarding fibromyalgia, some hypotheses suggest a complex interaction between fascial tissue, the peripheral nervous system, and central sensitization mechanisms. These phenomena remain multifactorial. Fibromyalgia cannot be reduced to a single tissue origin.
Maderotherapy and fascia
Maderotherapy is based on targeted mechanical stimulation of soft tissues, particularly superficial and deep fascial structures. The goal is not to "break" or force the tissue, but to provide an adapted stimulation that respects tissue quality and individual context. When performed progressively and precisely, it may contribute to:
improving glide between tissue planes
enhancing tissue mobility
supporting local microcirculation and reducing inflammatory phenomena
reducing persistent mechanical tensions
supporting certain function-related pain conditions
It does not replace medical care when necessary, but may be integrated into a complementary, individualized approach.
In certain contexts of persistent pain, considering the role of the fascial system allows the body to be approached not only from a structural perspective (bone, joint), but also from the perspective of function and movement.

