Arthrose et douleurs articulaires :
Soulager par la Madérothérapie
Vous en avez assez de vivre avec des douleurs articulaires au quotidien ?
Ces douleurs qui limitent vos mouvements, perturbent votre sommeil et finissent par peser sur votre qualité de vie. Vous ne savez plus quoi faire, ni vers quelle solution vous tourner ? Et s'il existait une approche différente centrée sur l'environnement tissulaire de l'articulation et sur la diminution des douleurs chroniques ?
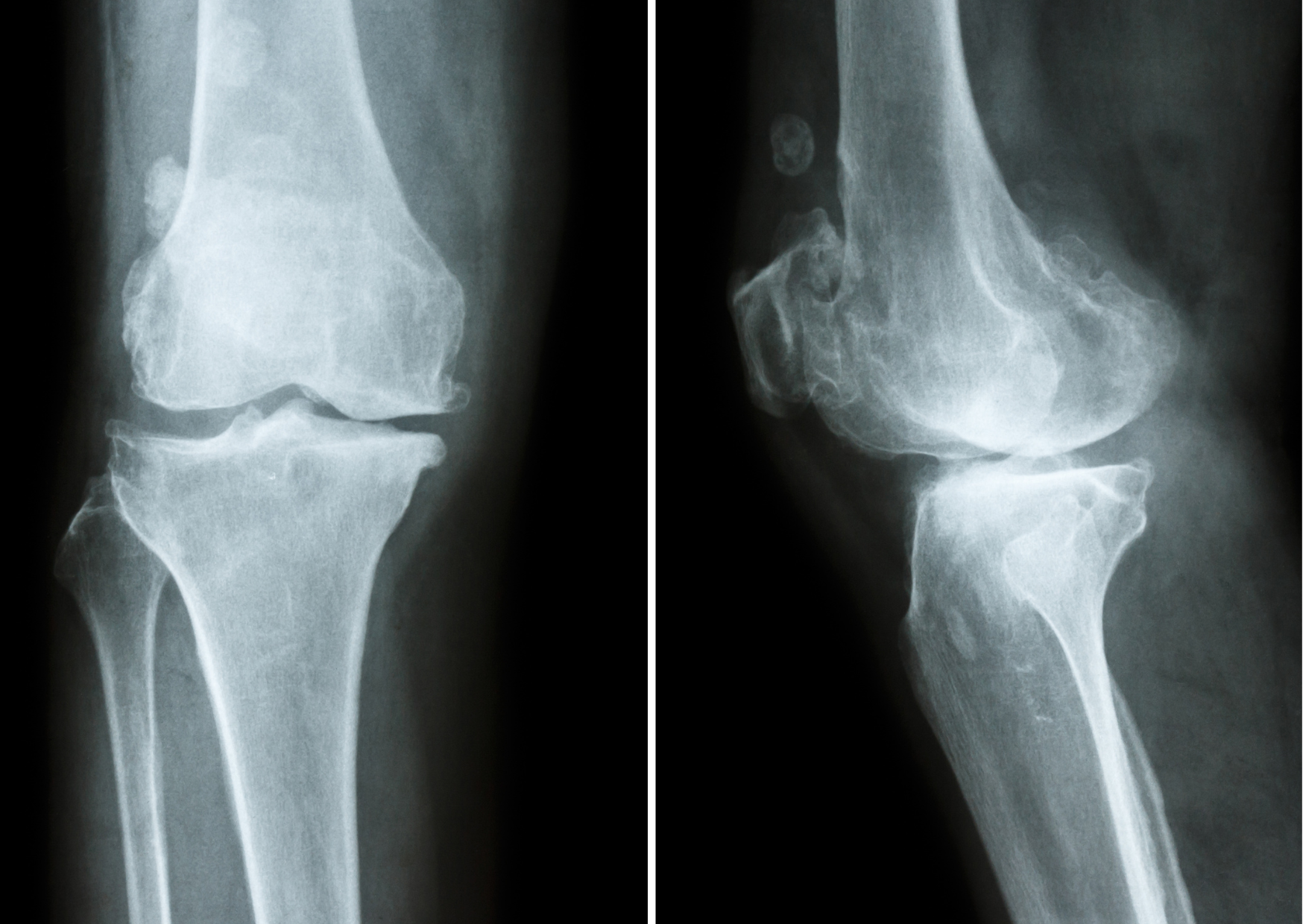
L'arthrose est la maladie articulaire la plus répandue en France. On estime qu'elle touche environ 9 à 10 millions de Français, soit près de 17 % de la population, avec une fréquence qui augmente nettement avec l'âge. Parmi les personnes âgées de plus de 65 ans, près de 65 % présentent une forme d'arthrose, et ce chiffre dépasse 80 % chez les plus de 80 ans.
Au niveau mondial, l'arthrose concerne plus de 500 millions de personnes, et la prévalence continue d'augmenter en lien avec le vieillissement de la population et l'augmentation des facteurs de risque comme le surpoids ou les traumatismes articulaires.
Les douleurs articulaires sont extrêmement fréquentes. En France, une personne sur 2 déclare en souffrir actuellement et plus de 90 % rapportent en avoir déjà ressenti au moins une fois dans leur vie.
Ces chiffres montrent à quel point l'arthrose et les douleurs articulaires représentent un véritable enjeu de santé publique, affectant significativement la qualité de vie.
Dans ce contexte, les anti-inflammatoires non stéroïdiens (AINS) sont largement utilisés pour soulager l'inconfort et l'inflammation associée à l'arthrose et aux troubles musculo-squelettiques. Une proportion importante de personnes rapporte l'usage régulier de ces médicaments, parfois en automédication. Cette réalité traduit la place centrale de la douleur articulaire dans le quotidien et souligne l'intérêt de solutions complémentaires non médicamenteuses.
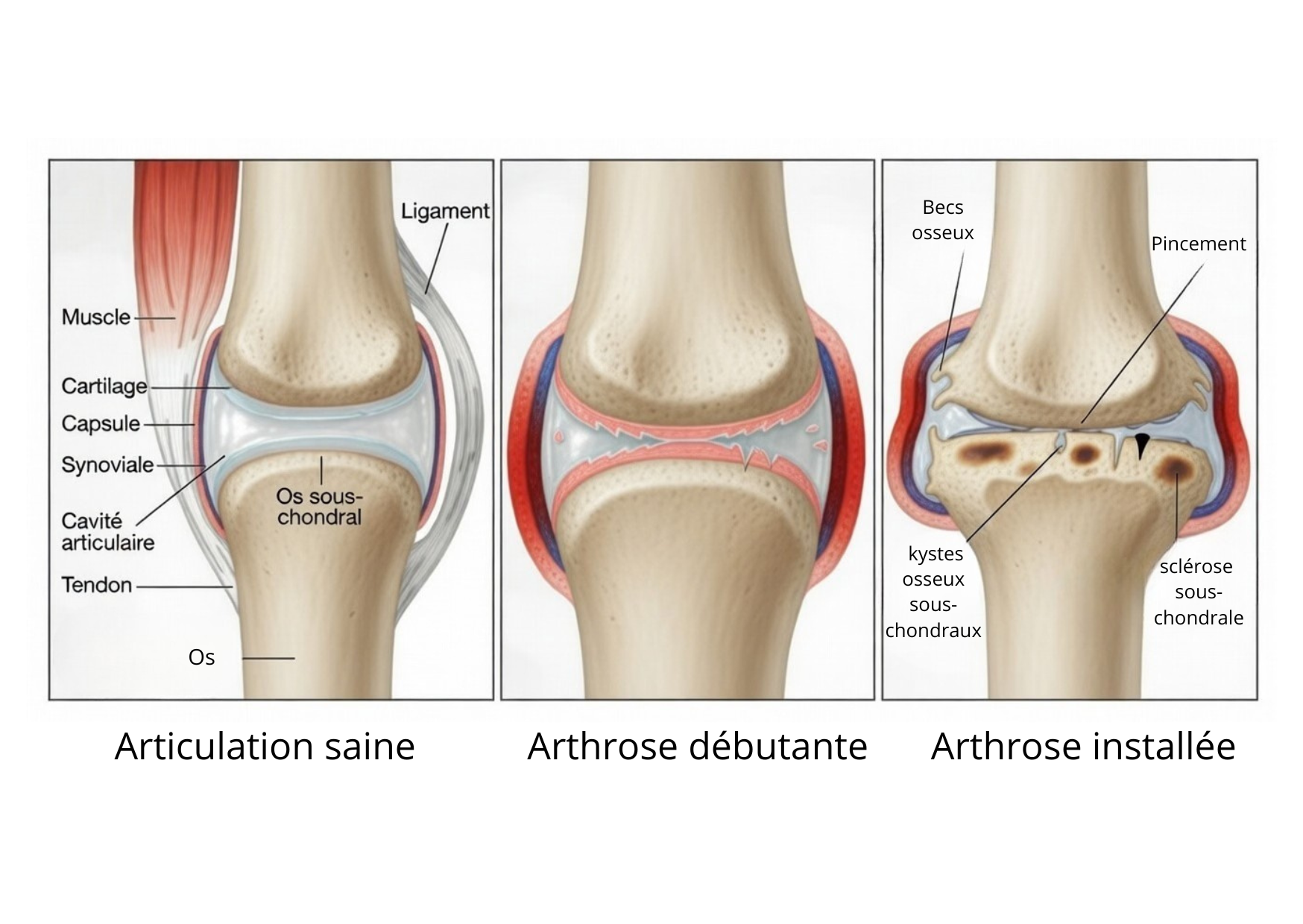
Longtemps décrite comme une simple usure du cartilage, l'arthrose est en réalité plus complexe. Elle implique non seulement le cartilage, mais aussi l'os sous-chondral, la membrane synoviale, la capsule articulaire, les ligaments, les fascias et les muscles environnants. La douleur ne provient donc pas uniquement d'une dégradation mécanique, mais souvent d'un environnement tissulaire devenu inflammatoire, congestionné et moins mobile.
Comprendre le rôle du terrain inflammatoire, de la circulation locale et de la qualité des tissus conjonctifs ouvre la voie à une approche centrée sur l'environnement tissulaire de l'articulation et sur la réduction des douleurs chroniques.
Qu'est-ce que l'arthrose exactement ?
L'arthrose est une affection chronique de l'articulation caractérisée par une altération progressive du cartilage articulaire. Le cartilage est un tissu lisse et élastique qui recouvre les extrémités des os. Il permet le glissement fluide des surfaces articulaires et absorbe une partie des contraintes mécaniques lors des mouvements. Avec le temps ou sous l'effet de contraintes répétées, ce cartilage peut s'amincir, se fissurer ou perdre en qualité. L'articulation devient alors moins souple et moins amortissante et plus sensible aux charges. Mais l'arthrose ne concerne pas uniquement le cartilage. Elle touche également : l'os sous-chondral situé juste sous le cartilage, la membrane synoviale qui produit le liquide articulaire, la capsule articulaire, les ligaments, les fascias et les muscles environnants. L'arthrose est donc une atteinte globale de l'articulation et de son environnement.
Pourquoi l'arthrose se développe-t-elle ?
L'arthrose résulte d'une combinaison de facteurs mécaniques, biologiques et environnementaux. Avec l'âge, les tissus conjonctifs perdent en élasticité et en capacité de régénération, rendant les articulations plus vulnérables. Des blessures anciennes (comme des entorses répétées), des déséquilibres posturaux ou des sollicitations prolongées (par exemple, dues à une profession physique) accélèrent la dégradation du cartilage en modifiant la répartition des charges. Le surpoids exerce également une pression excessive sur les articulations portantes, telles que les genoux et les hanches, favorisant l'usure et l'inflammation locale.
Au-delà de ces aspects mécaniques, la médecine naturelle insiste sur l'importance du terrain inflammatoire chronique de bas grade, qui peut être exacerbé par des facteurs alimentaires et métaboliques. Une alimentation riche en sucres raffinés, en produits transformés et en graisses saturées promeut une inflammation systémique, altérant la santé des tissus articulaires. Par exemple, un excès de glucides simples peut entraîner une glycation des protéines, rigidifiant le cartilage et favorisant sa dégradation.
Un point particulièrement pertinent concerne les produits laitiers de vache, souvent incriminés en médecine naturelle pour leur rôle potentiel dans l'aggravation de l'inflammation articulaire. Bien que le débat scientifique soit nuancé, de nombreuses observations en naturopathie et en nutrition fonctionnelle indiquent que ces produits contribuent à un terrain inflammatoire. Voici une explication détaillée :
- La caséine et l'intolérance : La caséine, une protéine principale du lait de vache, déclenche une réponse immunitaire, entraînant une libération d'histamine et de cytokines pro-inflammatoires. Cela peut se manifester par une augmentation du mucus et une inflammation chronique, qui s'infiltrent dans les articulations et exacerbent les symptômes d'arthrose. Chez les individus avec une perméabilité intestinale accrue (souvent due au stress ou à une dysbiose), ces protéines non digérées passent dans la circulation sanguine, favorisant une inflammation systémique.
- Les graisses saturées et l'acide arachidonique : Les produits laitiers entiers (comme le fromage ou la crème) sont riches en graisses saturées, qui stimulent la production de médiateurs inflammatoires comme les prostaglandines. Cela aggrave l'usure du cartilage en augmentant l'œdème et la douleur articulaire. De plus, ils contiennent de l'acide arachidonique, un oméga-6 pro-inflammatoire, qui déséquilibre le ratio oméga-3/oméga-6 essentiel à la santé articulaire.
- Le lactose et les déséquilibres métaboliques : Chez les personnes intolérantes au lactose (environ 65 % de la population adulte mondiale), la fermentation non digérée dans l'intestin produit des gaz et des acides qui irritent la muqueuse, favorisant une inflammation locale qui peut se propager aux articulations. En médecine naturelle, on observe souvent une amélioration des symptômes d'arthrose chez les patients qui éliminent ou réduisent les laitages de vache, optant pour des alternatives comme les laits végétaux (amande, avoine) ou les produits de chèvre ou brebis moins irritants.
D'autres facteurs aggravants interviennent fréquemment. La sédentarité joue un rôle majeur. L'articulation a besoin de mouvement pour se nourrir. Les variations de pression induites par la marche ou l'activité physique permettent au liquide synovial de circuler correctement. Sans stimulation mécanique régulière, les échanges nutritifs diminuent, les déchets métaboliques s'éliminent moins efficacement et le cartilage perd progressivement en vitalité.
Le stress chronique constitue un autre facteur important. Une élévation prolongée du cortisol peut fragiliser les tissus conjonctifs, altérer la qualité du collagène et entretenir un terrain inflammatoire persistant.
Enfin, l'équilibre métabolique global influence directement la santé articulaire. Une mauvaise hydratation, une inflammation chronique ou des troubles circulatoires peuvent limiter l'oxygénation des tissus et ralentir les processus de réparation. Lorsque la circulation sanguine et lymphatique est moins efficace, l'environnement articulaire devient plus vulnérable.
L'arthrose apparaît ainsi comme le résultat d'un déséquilibre global entre mécanique, inflammation chronique et capacité d'adaptation des tissus.
Adopter une alimentation anti-inflammatoire riche en fruits, légumes, oméga-3 (poissons gras, noix) et épices comme le curcuma, tout en minimisant les facteurs pro-inflammatoires comme les produits laitiers de vache, peut grandement aider à lutter contre l'arthrose.
Pourquoi l'arthrose fait-elle mal ?
Contrairement à une idée reçue, la douleur de l'arthrose ne provient pas directement du cartilage. Le cartilage articulaire est peu innervé et non vascularisé. Il ne possède quasiment pas de terminaisons nerveuses capables de générer une douleur. La sensation douloureuse provient surtout des tissus situés autour de l'articulation, qui deviennent sensibles lorsque l'inflammation s'installe, que les pressions augmentent et que les muscles se contractent pour compenser la perte de stabilité.
L'os sous-chondral, situé juste sous le cartilage, est richement vascularisé et innervé. Lorsque le cartilage s'amincit, les contraintes mécaniques se répercutent davantage sur cet os. Des micro-remaniements, une sclérose osseuse ou une hypersensibilisation des nocicepteurs peuvent alors apparaître, générant une douleur profonde, souvent majorée à l'appui ou lors des mouvements.
Certaines molécules impliquées dans la régulation nerveuse, comme le nerve growth factor (NGF), peuvent amplifier la sensibilité des nerfs périphériques et contribuer à la chronicisation de la douleur.
La membrane synoviale peut également s'enflammer. Cette synovite entraîne un gonflement, une augmentation de la pression intra-articulaire et la libération de cytokines pro-inflammatoires. Ces médiateurs chimiques stimulent les nocicepteurs et entretiennent un cercle inflammatoire local.
L'inflammation n'est donc pas uniquement une conséquence de l'usure : elle devient un acteur central de la douleur.
Enfin, lorsque la mobilité articulaire diminue, les muscles, la capsule et les fascias se rigidifient. Les muscles se contractent pour stabiliser l'articulation, ce qui crée une surcharge, une fatigue et parfois des spasmes. Les fascias peuvent perdre leur élasticité et leur capacité de glisse, altérant la biomécanique et favorisant les compensations. La douleur arthrosique s'explique alors par l'inflammation locale, l'augmentation de pression, la congestion tissulaire, la perte de mobilité fasciale et la surcharge musculaire compensatoire.
Avec le temps, les circuits de la douleur peuvent aussi devenir hypersensibles. Le stress chronique, via le système nerveux autonome, peut amplifier cette sensibilisation et entretenir la perception douloureuse. Et l'articulation n'est jamais isolée : elle appartient à un réseau mécanique et fascial global. Une dysfonction du genou, par exemple, peut influencer la hanche, le bassin ou la colonne.
Le rôle fondamental de la circulation dans la santé articulaire
Le cartilage n'est pas directement vascularisé. Sa nutrition dépend du mouvement et des variations de pression au sein de l'articulation. Chaque mouvement agit comme une pompe : lors de la compression, les déchets métaboliques sont expulsés ; lors du relâchement, le liquide synovial riche en nutriments est réabsorbé. Sans mouvement régulier, ces échanges diminuent, le cartilage reçoit moins d'oxygène et de nutriments, et la réparation tissulaire ralentit.
Une bonne circulation sanguine apporte oxygène, glucose, acides aminés et facteurs de réparation aux tissus péri-articulaires, tout en participant à la régulation des processus inflammatoires. Lorsque le flux sanguin est diminué, une hypoxie tissulaire peut s'installer, favorisant inflammation et dégradation cellulaire.
Le système lymphatique joue aussi un rôle clé en drainant l'excès de fluides et en aidant à éliminer les médiateurs inflammatoires. Quand la circulation lymphatique ralentit, les fluides stagnent, la pression interstitielle augmente et l'inflammation peut s'auto-entretenir. Cette dynamique circulatoire altérée contribue alors à majorer la raideur, les douleurs et parfois la progression des symptômes.
Comment la Madérothérapie peut-elle accompagner l'arthrose ?
La Madérothérapie est une technique manuelle utilisant des outils en bois conçus pour exercer une pression mécanique contrôlée sur les tissus. Connue pour ses applications esthétiques, son action mécanique et circulatoire peut également accompagner certaines problématiques fonctionnelles, dont l'arthrose, lorsqu'elle est pratiquée de manière progressive et adaptée.
Il est important de préciser que la Madérothérapie ne traite pas l'arthrose et n'agit ni sur la structure osseuse ni sur le cartilage. Son action se situe au niveau de l'environnement tissulaire de l'articulation, c'est-à-dire les fascias, les muscles, les ligaments, la capsule, les tissus conjonctifs adjacents et la microcirculation locale.
Dans l'arthrose, la perte de mobilité ne concerne pas uniquement l'articulation elle-même. Les fascias peuvent devenir plus rigides, moins glissants, parfois adhérents. Cette perte de "glisse" entre les plans tissulaires entraîne des tensions compensatoires, notamment au niveau musculaire. La stimulation mécanique ciblée des outils en bois peut aider à restaurer la mobilité tissulaire, améliorer la coordination articulaire et diminuer les douleurs fonctionnelles liées à l'effort ou à la compensation.
L'arthrose s'accompagne souvent d'une inflammation locale chronique et d'une congestion interstitielle. Les fluides peuvent stagner, la pression locale augmenter, et les médiateurs inflammatoires s'accumuler. En stimulant la microcirculation sanguine et lymphatique, la Madérothérapie favorise l'apport en oxygène et en nutriments, aide à réduire les phénomènes de stase, améliore les échanges tissulaires et contribue à moduler l'inflammation de bas grade. Par ailleurs, le travail mécanique sur les tissus aide à diminuer certaines tensions musculaires compensatoires qui participent à la douleur chronique. Les thérapies manuelles ont montré, dans différentes études portant notamment sur l'arthrose du genou ou de la hanche, une capacité à réduire la douleur et la raideur, et à améliorer la mobilité fonctionnelle.
La stimulation mécanique favorise également la libération d'endorphines et influence le système nerveux autonome, contribuant ainsi à une diminution de la perception douloureuse et à une amélioration globale du confort.
La Madérothérapie s'inscrit dans une approche globale. Elle ne remplace pas un suivi médical, ni une prise en charge kinésithérapique si nécessaire. Elle peut s'intégrer à un programme comprenant :
- une alimentation anti-inflammatoire adaptée,
- une activité physique douce et régulière,
- un travail postural,
- un accompagnement personnalisé.
Elle est réalisée hors phase inflammatoire aiguë. En cas de poussée douloureuse importante, de gonflement marqué ou de pathologie articulaire sévère, une évaluation médicale préalable est indispensable.
La Madérothérapie ne supprime pas l'arthrose. Elle agit sur l'environnement mécanique et circulatoire de l'articulation afin d'optimiser les conditions biologiques locales. En restaurant la mobilité tissulaire, en relançant la circulation et en diminuant la congestion, elle peut contribuer à réduire certaines douleurs fonctionnelles et à améliorer la qualité de mouvement.
Approche naturelle, non invasive et progressive, elle constitue un accompagnement intéressant dans les formes modérées d'arthrose ou en phase de maintenance.
Osteoarthritis and Joint Pain: Relief Through Maderotherapy
Are you tired of living with daily joint pain?
Pain that limits your movements, disrupts your sleep, and gradually affects your quality of life.
You no longer know what to do or which solution to turn to. What if there were a different approach, focused on the tissue environment of the joint and on reducing chronic pain?
Osteoarthritis is the most common joint disease in France. It is estimated to affect approximately 9 to 10 million people, nearly 17% of the population, with a frequency that increases significantly with age. Among individuals over the age of 65, nearly 65% show signs of osteoarthritis, and this figure exceeds 80% in those over 80. Worldwide, osteoarthritis affects more than 500 million people, and its prevalence continues to rise due to population aging and the increase of risk factors such as excess weight and joint trauma. Joint pain is extremely common. In France, one in two people reports currently suffering from it, and more than 90% report having experienced it at least once in their lifetime. These figures highlight how osteoarthritis and joint pain represent a major public health issue, significantly affecting quality of life. In this context, non-steroidal anti-inflammatory drugs (NSAIDs) are widely used to relieve discomfort and inflammation associated with osteoarthritis and musculoskeletal disorders. A significant proportion of individuals report regular use of these medications, sometimes through self-medication. This reality reflects the central role of joint pain in daily life and underscores the need for complementary non-pharmacological solutions.
Long described as simple cartilage wear and tear, osteoarthritis is in fact more complex. It involves not only the cartilage, but also the subchondral bone, the synovial membrane, the joint capsule, ligaments, fascia, and surrounding muscles. Pain therefore does not arise solely from mechanical degradation, but often from a tissue environment that has become inflammatory, congested, and less mobile. Understanding the role of the inflammatory terrain, local circulation, and the quality of connective tissues opens the way to an approach focused on the joint's tissue environment and the reduction of chronic pain.
What exactly is osteoarthritis?
Osteoarthritis is a chronic joint condition characterized by progressive deterioration of the articular cartilage. Cartilage is a smooth and elastic tissue that covers the ends of bones. It allows smooth gliding of joint surfaces and absorbs part of the mechanical stress during movement. Over time or under repeated stress, cartilage may thin, crack, or lose quality. The joint then becomes less flexible, less shock-absorbing, and more sensitive to load.
However, osteoarthritis does not involve only the cartilage. It also affects the subchondral bone located just beneath the cartilage, the synovial membrane that produces joint fluid, the joint capsule, ligaments, fascia, and surrounding muscles. Osteoarthritis is therefore a global condition of the joint and its environment.
Why does osteoarthritis develop?
Osteoarthritis results from a combination of mechanical, biological, and environmental factors. With age, connective tissues lose elasticity and regenerative capacity, making joints more vulnerable. Previous injuries (such as repeated sprains), postural imbalances, or prolonged mechanical stress (for example due to physically demanding professions) accelerate cartilage degradation by altering load distribution. Excess weight also places additional pressure on weight-bearing joints such as the knees and hips, promoting wear and local inflammation. Beyond these mechanical aspects, natural medicine emphasizes the importance of chronic low-grade inflammation, which may be exacerbated by dietary and metabolic factors. A diet rich in refined sugars, processed foods, and saturated fats promotes systemic inflammation, negatively impacting joint tissues. For example, excess simple carbohydrates can lead to protein glycation, stiffening cartilage and contributing to its degradation.
A particularly relevant point concerns cow's milk dairy products, often questioned in natural medicine for their potential role in aggravating joint inflammation. Although scientific debate remains nuanced, numerous observations in naturopathy and functional nutrition suggest that these products may contribute to an inflammatory terrain.
Casein and intolerance: Casein, the main protein in cow's milk, can trigger an immune response, leading to the release of histamine and pro-inflammatory cytokines. This may manifest as increased mucus production and chronic inflammation, which can extend to the joints and worsen osteoarthritis symptoms. In individuals with increased intestinal permeability (often related to stress or dysbiosis), undigested proteins may enter the bloodstream, promoting systemic inflammation.
Saturated fats and arachidonic acid: Whole dairy products such as cheese or cream are rich in saturated fats, which stimulate the production of inflammatory mediators such as prostaglandins. This may aggravate cartilage wear by increasing swelling and joint pain. They also contain arachidonic acid, a pro-inflammatory omega-6 fatty acid that disrupts the omega-3/omega-6 balance essential for joint health.
Lactose and metabolic imbalances: In individuals intolerant to lactose (approximately 65% of the global adult population), undigested lactose fermentation in the intestine produces gases and acids that irritate the intestinal lining, promoting local inflammation that may extend to the joints. In natural medicine, improvement of osteoarthritis symptoms is frequently observed when patients reduce or eliminate cow's dairy products, choosing plant-based alternatives (such as almond or oat milk) or goat and sheep dairy products, which are often better tolerated.
Other aggravating factors are frequently involved. Sedentary lifestyle plays a major role. Joints require movement to maintain proper nutrition. Pressure variations induced by walking or physical activity allow synovial fluid to circulate effectively. Without regular mechanical stimulation, nutrient exchange decreases, metabolic waste is eliminated less efficiently, and cartilage gradually loses vitality.
Chronic stress is another significant factor. Prolonged elevation of cortisol may weaken connective tissues, alter collagen quality, and maintain a persistent inflammatory terrain.
Finally, overall metabolic balance directly influences joint health. Poor hydration, chronic inflammation, or circulatory disorders may limit tissue oxygenation and slow repair processes. When blood and lymphatic circulation are less efficient, the joint environment becomes more vulnerable.
Osteoarthritis thus appears as the result of a global imbalance between mechanical stress, chronic inflammation, and the adaptive capacity of tissues.
Adopting an anti-inflammatory diet rich in fruits, vegetables, omega-3 fatty acids (fatty fish, nuts), and spices such as turmeric, while minimizing pro-inflammatory factors such as cow's dairy products, may significantly help manage osteoarthritis.
Why does osteoarthritis hurt?
Contrary to common belief, osteoarthritis pain does not originate directly from cartilage. Articular cartilage is poorly innervated and non-vascularized. It has almost no nerve endings capable of generating pain. Pain mainly arises from the tissues surrounding the joint, which become sensitive when inflammation develops, pressure increases, and muscles contract to compensate for loss of stability.
The subchondral bone, located just beneath the cartilage, is richly vascularized and innervated. When cartilage thins, mechanical stresses are transmitted more directly to this bone. Micro-remodeling, bone sclerosis, or hypersensitization of nociceptors may develop, generating deep pain, often increased with weight-bearing or movement.
Certain molecules involved in neural regulation, such as nerve growth factor (NGF), may amplify peripheral nerve sensitivity and contribute to pain chronicity.
The synovial membrane may also become inflamed. This synovitis leads to swelling, increased intra-articular pressure, and release of pro-inflammatory cytokines. These chemical mediators stimulate nociceptors and maintain a local inflammatory cycle.
Inflammation is therefore not merely a consequence of wear; it becomes a central actor in pain.
When joint mobility decreases, muscles, the capsule, and fascia become stiff. Muscles contract to stabilize the joint, creating overload, fatigue, and sometimes spasms. Fascia may lose elasticity and gliding capacity, altering biomechanics and promoting compensatory patterns. Osteoarthritis pain is thus explained by local inflammation, increased pressure, tissue congestion, loss of fascial mobility, and compensatory muscular overload.
Over time, pain pathways may also become hypersensitive. Chronic stress, via the autonomic nervous system, may amplify this sensitization and sustain pain perception. A joint is never isolated; it belongs to a global mechanical and fascial network. A dysfunction in the knee, for example, may influence the hip, pelvis, or spine.
The fundamental role of circulation in joint health
Cartilage is not directly vascularized. Its nutrition depends on movement and pressure variations within the joint. Each movement acts as a pump: during compression, metabolic waste is expelled; during release, synovial fluid rich in nutrients is reabsorbed. Without regular movement, these exchanges decrease, cartilage receives less oxygen and fewer nutrients, and tissue repair slows.
Good blood circulation delivers oxygen, glucose, amino acids, and repair factors to peri-articular tissues while helping regulate inflammatory processes. When blood flow is reduced, tissue hypoxia may develop, promoting inflammation and cellular degradation.
The lymphatic system also plays a key role by draining excess fluids and helping eliminate inflammatory mediators. When lymphatic circulation slows, fluids stagnate, interstitial pressure increases, and inflammation may become self-sustaining. This altered circulatory dynamic contributes to stiffness, pain, and sometimes symptom progression.
How can Maderotherapy support osteoarthritis?
Maderotherapy is a manual technique using specially designed wooden tools to apply controlled mechanical pressure to tissues. Known for its aesthetic applications, its mechanical and circulatory effects may also support certain functional conditions, including osteoarthritis, when practiced progressively and appropriately.
It is important to clarify that Maderotherapy does not treat osteoarthritis and does not act on bone structure or cartilage. Its action targets the tissue environment surrounding the joint — fascia, muscles, ligaments, capsule, adjacent connective tissues, and local microcirculation.
In osteoarthritis, reduced mobility does not concern the joint alone. Fascia may become stiffer, less gliding, sometimes adherent. This loss of tissue glide creates compensatory tensions, particularly muscular ones. Targeted mechanical stimulation with wooden tools may help restore tissue mobility, improve joint coordination, and reduce functional pain related to effort or compensation.
Osteoarthritis is often associated with chronic local inflammation and interstitial congestion. Fluids may stagnate, local pressure may increase, and inflammatory mediators may accumulate. By stimulating blood and lymphatic microcirculation, Maderotherapy promotes oxygen and nutrient delivery, helps reduce stasis phenomena, improves tissue exchanges, and contributes to modulating low-grade inflammation. Mechanical work on tissues also helps reduce certain compensatory muscular tensions that contribute to chronic pain.
Manual therapies have demonstrated, in various studies particularly on knee and hip osteoarthritis, the ability to reduce pain and stiffness and improve functional mobility.
Mechanical stimulation also promotes endorphin release and influences the autonomic nervous system, contributing to reduced pain perception and overall improvement in comfort.
Maderotherapy is part of a global approach. It does not replace medical follow-up or physiotherapy when required. It may be integrated into a program including an adapted anti-inflammatory diet, gentle and regular physical activity, postural work, and personalized support.
It is performed outside acute inflammatory phases. In cases of significant flare-ups, marked swelling, or severe joint pathology, prior medical evaluation is essential.
Maderotherapy does not eliminate osteoarthritis. It acts on the mechanical and circulatory environment of the joint in order to optimize local biological conditions. By restoring tissue mobility, enhancing circulation, and reducing congestion, it may help reduce certain functional pain patterns and improve quality of movement.
As a natural, non-invasive, and progressive approach, it represents a valuable supportive option in moderate forms of osteoarthritis or during maintenance phases.

